Angioembolizarea pentru durerea de umăr este o procedură minim invazivă ce vizează blocarea vaselor de sânge anormale responsabile de inflamație și durere. Prin această tehnică, fluxul sangvin patologic este redus, ceea ce conduce la ameliorarea simptomelor fără necesitatea intervenției chirurgicale.
Tratamentul durerii de umăr prin angioembolizare reprezintă o alternativă modernă la metodele convenționale, adresând în special pacienții care nu răspund la medicație sau fizioterapie. Procedura este realizată sub ghidaj imagistic, asigurând precizie și rezultate eficiente.
Recuperarea după angioembolizare pentru umăr este rapidă, pacientul necesitând un timp minim de spitalizare. Riscul de complicații este redus, iar reintegrarea în activitățile zilnice se produce mult mai devreme comparativ cu chirurgia clasică.
Indicațiile pentru angioembolizare includ tendinopatiile rezistente, sindromul de impingement sau inflamațiile cronice periarticulare. Această abordare asigură o reducere durabilă a durerii și o îmbunătățire semnificativă a mobilității articulare.
| Metoda de tratament | Angioembolizare |
| Domeniul de utilizare | În tratamentul durerii de umăr, în special în cazurile de durere și inflamație cauzate de vasele de sânge din articulația umărului |
| Indicații | Anomalii ale vaselor de sânge din zona umărului, durere cauzată de vasele de sânge, rupturi musculare, leziuni ale manșetei rotatorii |
| Descrierea procedurii | Procedura implică accesarea vasului de sânge cu ajutorul unui cateter și blocarea vasului țintă pentru a opri fluxul sanguin. |
| Avantaje | Este o metodă minim invazivă, nu necesită anestezie generală, are un proces de recuperare rapid și o perioadă scurtă de spitalizare. |
| Complicații | Infecții, sângerări, reacții alergice, deteriorarea țesuturilor post-embolizare |
| Rata de succes | Are o rată de succes ridicată și oferă rezultate eficiente atunci când este aplicată în indicații corecte. |
| Procesul de recuperare | După procedură se recomandă odihnă de câteva zile, administrarea de analgezice și, eventual, kinetoterapie. |
| Tratament alternativ | Kinetoterapie, intervenție chirurgicală, injecții cu steroizi, analgezice și antiinflamatoare |
| Pregătiri și măsuri de precauție | Oprirea medicamentelor anticoagulante înainte de procedură, utilizarea anesteziei locale în timpul intervenției și evitarea anumitor activități post-procedură |
| Epidemiologie | Este o metodă mai puțin frecvent utilizată în tratamentul durerii de umăr și se aplică la pacienții cu probleme vasculare specifice în zona umărului |
Prof. Dr. Özgür KILIÇKESMEZ Prof. Dr. Kılıçkesmez deține Certificatul de Competență în Radiologie din Turcia, Certificatul de Competență în Radiologie Intervențională din Turcia, Certificarea pentru tratamentul accidentului vascular cerebral și Certificatul European de Radiologie Intervențională (EBIR). În cariera sa academică, a câștigat Premiul I Siemens pentru Radiologie în 2008.
Radiologie Intervențională / Neuroradiologie Intervențională
Posibile cauze ale durerii de umăr
Durerea de umăr poate fi cauzată atât de o problemă directă a articulației umărului, cât și de afecțiuni din alte zone ale corpului. Este frecventă la persoanele care ridică greutăți mari. Factorii care pot provoca durerea de umăr includ:
- Lovituri la umăr
- Sindromul umărului înghețat
- Luxația umărului
- Impingement-ul umărului
- Suprasolicitarea umărului
- Fractura sau fisura brațului
- Fractura claviculei
De asemenea, afecțiuni grave, cum ar fi infarctul miocardic sau bolile pulmonare, pot provoca dureri referite la umăr. Bolile articulare și leziunile coloanei vertebrale pot fi, de asemenea, factori determinanți. Pozițiile de dormit laterale prelungite și mișcările incorecte în timpul activităților sportive pot contribui la apariția durerii de umăr. Pentru a stabili cu exactitate cauza, este necesară o evaluare corectă și un diagnostic adecvat.
Ce este angioembolizarea?
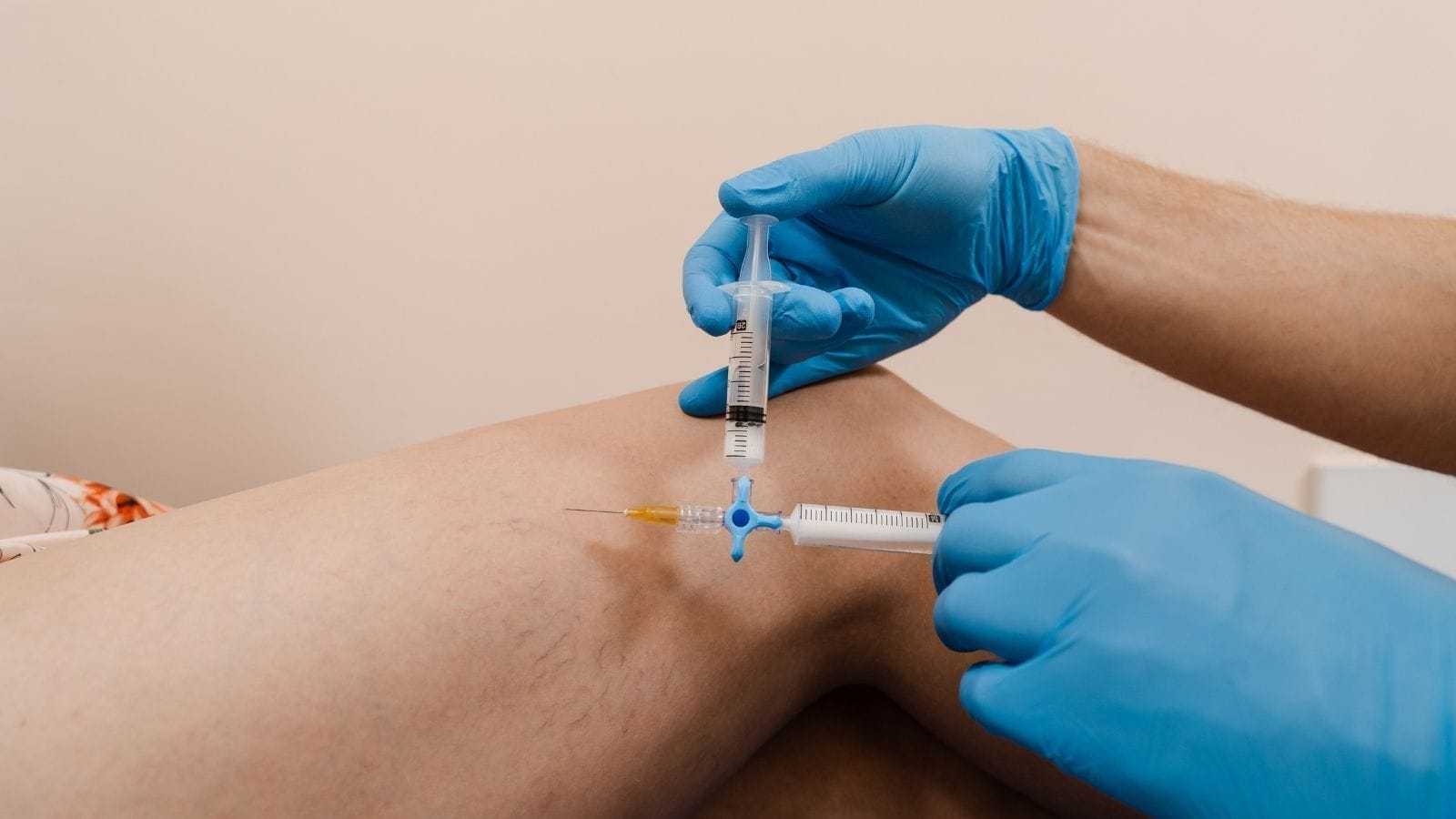
Angioembolizarea este o tehnică de radiologie intervențională minim invazivă, care a devenit din ce în ce mai populară în tratamentul durerii. Această metodă implică accesarea vaselor de sânge cu ajutorul unui cateter sub ghidaj imagistic și închiderea acestora cu materiale embolice speciale. Scopul este de a opri fluxul anormal de sânge în zona afectată, reducând astfel durerea.
Caracteristicile principale ale angioembolizării sunt:
- Este minim invaziv, cu intervenții limitate asupra țesuturilor.
- Se efectuează, de obicei, sub anestezie locală.
- Pacientul nu resimte durere în timpul procedurii.
- Procedura este monitorizată prin metode de imagistică radiologică.
Mai mult, această metodă prezintă riscuri reduse comparativ cu chirurgia tradițională și oferă o recuperare rapidă. Pe lângă tratamentul durerii de umăr, angioembolizarea este utilizată și în tratamentul cancerului, al afecțiunilor ginecologice și al sângerărilor post-traumatice.
În ce cazuri se utilizează angioembolizarea?
Angioembolizarea reprezintă o opțiune de tratament eficientă în cazurile specifice de durere de umăr, în special atunci când durerea este cronică și nu răspunde altor tratamente. Este aplicată în special la durerile cauzate de artroza umărului și în cazurile de dureri cronice care nu se ameliorează cu alte terapii.
De asemenea, este utilă în tratarea durerilor cauzate de tumori benigne sau maligne din zona umărului, blocând vasele care hrănesc tumora și astfel reducând durerea. În plus, este aplicată și în cazurile de dureri post-traumatice pentru a accelera recuperarea. Situațiile în care se poate utiliza angioembolizarea includ:
- Durere cronică de umăr: Dureri persistente care nu răspund la alte tratamente.
- Osteoartrită (artroză): Durere cauzată de degradarea articulației umărului.
- Tumori dureroase: Durere asociată cu tumori benigne sau maligne.
- Dureri post-traumatice: Durere ce apare în urma traumelor la nivelul umărului.
Procesul de aplicare a angioembolizării

Pentru a asigura confortul pacientului, se administrează inițial anestezie locală și sedative ușoare. Zona de intervenție este curățată și dezinfectată cu atenție, iar semnele vitale, în special ritmul cardiac și tensiunea arterială, sunt monitorizate cu rigurozitate pe parcursul procedurii.
Plasarea cateterului:
- De obicei, se efectuează o mică incizie în zona inghinală pentru a accesa o venă mare.
- Un cateter subțire și flexibil este introdus în venă și ghidat, folosind imagistica cu raze X (floroscopie), către vena țintă.
Angiografie:
- Se injectează un agent de contrast prin cateter pentru a vizualiza vasele de sânge cu ajutorul imaginilor cu raze X.
- Această procedură ajută radiologul intervențional să identifice exact vena care trebuie supusă embolizării.
Embolizare:
- Diferite materiale embolice, cum ar fi particule mici, sunt administrate prin cateter în vena țintă.
- Alegerea materialului embolic se face în funcție de afecțiunea tratată și de rezultatul dorit.
- Aceste materiale opresc sau reduc semnificativ fluxul sanguin în zona vizată.
Finalizare și recuperare:
- După finalizarea embolizării, cateterul este îndepărtat cu grijă, iar locul de acces este acoperit cu un pansament.
- Pacienții sunt monitorizați timp de câteva ore pentru a se asigura că nu apar complicații.
- Majoritatea pacienților sunt externati în aceeași zi și pot reveni la activitățile normale în câteva zile.
Toate aceste etape sunt aplicate cu mare atenție pentru a asigura o realizare sigură și eficientă a procedurii de angioembolizare.
Beneficiile angioembolizării în tratamentul durerii de umăr
Angioembolizarea oferă avantaje semnificative în tratamentul durerii de umăr. Deoarece este o procedură minim invazivă, nu necesită incizii mari și se realizează printr-o mică perforație, procesul de recuperare este rapid și confortabil. În plus, pacienții se pot întoarce la activitățile normale în scurt timp, ceea ce susține o recuperare rapidă.
- Minim invaziv: Procedura se realizează printr-o mică perforație, fără a necesita incizii mari, asigurând un proces de recuperare rapid și confortabil.
- Recuperare rapidă: Pacienții se pot întoarce la activitățile lor normale la scurt timp după procedură.
- Control eficient al durerii: Angioembolizarea poate asigura un control eficient și de lungă durată al durerii de umăr.
- O opțiune alternativă de tratament: Oferă o alternativă promițătoare atunci când alte tratamente nu sunt eficiente.
În concluzie, angioembolizarea reprezintă o metodă de tratament eficientă, rapidă și minim invazivă pentru durerile de umăr.
Procesul de recuperare post-tratament
Primele ore după procedură:
- Odihnă: Veți fi monitorizat în camera de recuperare pentru câteva ore. Scopul principal este de a preveni sângerarea la locul de acces al cateterului și de a detecta eventuale complicații acute.
- Repous la pat: În funcție de procedură și de zona tratată, este posibil să fie necesar să rămâneți la pat timp de câteva ore până la o zi, pentru a preveni sângerările și a permite stabilizarea materialului embolic.
- Managementul durerii: Este posibil să simțiți un disconfort ușor sau durere la locul de acces; dacă este necesar, vi se vor administra analgezice.
- Dieta: Puteți continua să consumați o dietă normală, dar este esențial să beți multe lichide pentru a ajuta la eliminarea agentului de contrast.
Primele câteva zile:
- Recuperare acasă: Majoritatea pacienților sunt externati în aceeași zi sau a doua zi.
- Revenirea treptată la activități: Este important să reveniți treptat la activitățile normale, conform recomandărilor medicului, evitând activitățile solicitante și ridicarea de greutăți timp de câteva zile.
- Monitorizarea complicațiilor: Fiți atent la semne precum febră, durere accentuată, umflături, roșeață sau secreții la locul de acces. Orice semn de complicație trebuie raportat imediat medicului.
Săptămânile următoare:
- Consult de control: Veți avea o programare de control pentru a verifica succesul embolizării și a evalua progresul.
- Continuarea recuperării: Zona tratată va continua să se recupereze, iar simptomele vor diminua treptat.
- Modificări medicamentoase și ale stilului de viață: Medicamentele pot fi ajustate și se pot recomanda modificări ale dietei și exercițiilor pentru a susține recuperarea și a preveni complicațiile.
Pe termen lung:
- Controluri regulate: Este important să continuați controalele regulate conform recomandărilor medicului pentru a monitoriza starea de sănătate și pentru a depista din timp eventualele probleme.
- Stil de viață sănătos: O dietă echilibrată, exerciții regulate și gestionarea eficientă a stresului contribuie la o sănătate optimă pe termen lung.
Riscurile și efectele secundare posibile ale tratamentului prin angioembolizare
Ca orice intervenție medicală, tratamentul prin angioembolizare poate prezenta unele riscuri și efecte secundare, deși acestea sunt, în general, rare. În mâinile unei echipe experimentate, riscul de complicații este redus. Posibilele riscuri și efecte secundare includ:
- Sângerare sau infecție la locul de acces al cateterului
- Reacție alergică la agentul de contrast
- Deteriorarea vaselor de sânge sau a organelor învecinate
- Formarea de cheaguri de sânge
- Migrarea materialului embolic în zone nedorite
Aceste riscuri pot fi minimizate prin evaluări prealabile atente și respectarea strictă a protocoalelor de tratament, asigurând astfel siguranța pacientului.
Pregătiri necesare înainte de procedura TIPS
Înainte de intervenția TIPS (Shunt Portosistemic Intrahepatic Transjugular), pacientul trebuie să respecte anumite măsuri de precauție. Pacientul trebuie să fie la post de cel puțin opt ore; în această perioadă se permite administrarea de lichide, după care acestea se administrează pe cale intravenoasă, dacă nu este o situație de urgență.
- Se efectuează teste de hemostază, iar valorile trebuie să fie în limite normale: INR, APTT, fibrinogen, numărul de trombocite.
- Se efectuează teste pentru boli transmise prin sânge: HBs, HIV și HCV.
- Nivelurile de BUN și creatinină sunt măsurate pentru evaluarea funcției renale.
- Este necesară evaluarea funcțiilor cardiace.
De asemenea, pacientul trebuie să continue medicația pentru inimă și tensiune arterială. Dacă aceste medicamente se administrează dimineața, se recomandă consumul unei cantități minimale de apă. Pacienții diabetici nu trebuie să ia medicamente hipoglicemiante; în special, medicamentele care conțin metformin nu trebuie administrate cu 48 de ore înainte și după procedură.
- Antibioticele pot fi administrate înainte de procedurile de embolizare.
- Se administrează sedative pentru a asigura confortul înainte de procedură.
În final, toate produsele de sânge necesare trebuie să fie pregătite, iar starea vaselor ficatului trebuie evaluată prin ecografie. Fiecare etapă este esențială pentru desfășurarea sigură și eficientă a procedurii.
Ce trebuie făcut după procedura TIPS
După finalizarea procedurii TIPS, procesul de recuperare se desfășoară în mai multe etape. Inițial, sângerarea de la locul de acces este oprită prin presiune manuală, iar zona este bandajată pentru a minimiza riscul de sângerare ulterioară.
Agentul de contrast poate provoca efecte secundare, motiv pentru care se recomandă consumul de lichide în cantități mari. Starea generală a pacientului este monitorizată în spital timp de câteva zile. În perioada post-procedurală, se recomandă următoarele măsuri:
- Monitorizarea regulată a presiunii în atriul drept,
- Administrarea de medicamente diuretice pentru a stimula urinarea și a reduce sarcina cardiacă,
- Consultarea medicului în caz de apariție a simptomelor de tuse sau dificultăți de respirație, care pot indica edem pulmonar.
De asemenea, controalele ecografice planificate pentru evaluarea stării stentului sunt de mare importanță:
- La 3, 6 și 12 luni după procedură,
- După primul an, la fiecare 6 luni.
Aceste controale sunt esențiale pentru evaluarea succesului pe termen lung al intervenției.
Cazuri în care TIPS nu este recomandat
Există anumite condiții în care procedura TIPS nu poate fi aplicată, stabilite pentru siguranța pacientului. Insuficiența hepatică severă este una dintre principalele contraindicații; pacienții cu funcție hepatică slabă trebuie să primească alternative terapeutice.
De asemenea, TIPS nu se efectuează la pacienții cu infecții active, care trebuie tratate înainte, și nu este recomandat în prezența hipertensiunii pulmonare.
- Insuficiență hepatică severă
- Infecție activă
- Hipertensiune pulmonară
- Prezența cancerului
- Tulburări de coagulare
- Istoric de reacții alergice
- Boală polichistică renală
Fiecare caz trebuie evaluat cu atenție, iar riscurile TIPS trebuie luate în considerare, în special la pacienții cu cancer, tulburări de coagulare sau istorii de reacții alergice. Pacienții cu boală polichistică renală nu sunt candidați potriviți pentru această procedură.
Rata de eficacitate a procedurii TIPS
Eficacitatea procedurii variază în funcție de diverși factori. Succesul este determinat în primul rând de starea ficatului, iar sănătatea generală a pacientului și răspunsul la tratament influențează rezultatele.
- Rata de succes variază, de obicei, între 80% și 90%.
- Succesul poate varia semnificativ de la un pacient la altul.
- În unele cazuri, TIPS nu oferă o soluție completă.
Abordarea terapeutică trebuie personalizată pentru fiecare pacient, iar medicul va evalua starea individuală pentru a determina cea mai potrivită metodă de tratament, maximizând astfel șansele de succes ale procedurii.
Rolul și momentul TIPS în controlul ascitei
Procedura TIPS este utilizată pentru a controla ascita. Prin această intervenție, la majoritatea pacienților se observă o reducere vizibilă a acumulării de lichid în abdomen. Efectele variază de la pacient la pacient, iar durata necesară pentru controlul ascitei depinde de starea generală a pacientului.
După procedură, scăderea ascitei nu este imediată și, în unele cazuri, poate dura câteva săptămâni sau luni până când efectul este complet vizibil.
- În prima săptămână post-procedură: De obicei, nu se observă o scădere semnificativă a ascitei.
- În primele câteva săptămâni: La majoritatea pacienților începe să s

Girişimsel Radyoloji ve Nöroradyoloji Uzmanı Prof. Dr. Özgür Kılıçkesmez, 1997 yılında Cerrahpaşa Tıp Fakültesi’nden mezun oldu. Uzmanlık eğitimini İstanbul Eğitim ve Araştırma Hastanesi’nde tamamladı. Londra’da girişimsel radyoloji ve onkoloji alanında eğitim aldı. İstanbul Çam ve Sakura Şehir Hastanesi’nde girişimsel radyoloji bölümünü kurdu ve 2020 yılında profesör oldu. Çok sayıda uluslararası ödül ve sertifikaya sahip olan Kılıçkesmez’in 150’den fazla bilimsel yayını bulunmakta ve 1500’den fazla atıf almıştır. Halen Medicana Ataköy Hastanesi’nde görev yapmaktadır.







Vaka Örnekleri