Terapia de ablație reprezintă o metodă modernă de distrugere a țesuturilor patologice prin aplicarea de căldură, frig sau energie. Este utilizată în tratamentul tumorilor, aritmiilor și al altor afecțiuni, oferind o alternativă sigură la chirurgia clasică.
Procedurile de ablație pot fi realizate cu radiofrecvență, microunde, laser sau crioablație. Alegerea metodei depinde de localizarea leziunii și de obiectivul terapeutic urmărit.
Pacienții sunt evaluați prin investigații imagistice pentru a asigura precizia și eficiența tratamentului. Tehnicile minim invazive reduc riscurile și accelerează recuperarea.
Avantajele includ invazivitate redusă, timp scurt de spitalizare și rezultate bune pe termen lung. Ablația oferă o soluție personalizată pentru numeroase afecțiuni.

Prof. Dr. Özgür KILIÇKESMEZ
Radiologie Intervențională / Neuroradiologie Intervențională
Prof. Dr. Kılıçkesmez deține Certificatul de Competență în Radiologie din Turcia, Certificatul de Competență în Radiologie Intervențională din Turcia, Certificarea pentru tratamentul accidentului vascular cerebral și Certificatul European de Radiologie Intervențională (EBIR). În cariera sa academică, a câștigat Premiul I Siemens pentru Radiologie în 2008.
Ce este ablația?
Ablația este o terapie minim invazivă utilizată pentru distrugerea țesuturilor anormale sau bolnave din organism. Această terapie se realizează prin tehnici diferite, în funcție de starea pacientului și de cerințele de tratament. Prin utilizarea unor surse de energie precum radiofrecvența, microundele sau crioablația, țesuturile sunt vizate, iar celulele nedorite sunt distruse în mod controlat.
Cum funcționează ablația?
Ablația constă într-un ansamblu de tehnici minim invazive care vizează și distrug diverse țesuturi anormale. Fiecare metodă implică o anumită formă de energie, care produce leziuni termice, mecanice sau electrice în țesuturi și determină moartea celulară. Mecanismele de acțiune și domeniile de aplicare diferă în funcție de tehnică. Principalele metode în care se utilizează ablația sunt:
- Ablația prin radiofrecvență (RFA): produce căldură prin curent electric
- Ablația cu microunde (MWA): încălzește moleculele de apă prin unde electromagnetice
- Ablația cu laser: afectează țesutul țintă printr-o energie luminoasă intensă
- Crioablația: creează cristale de gheață în interiorul celulei prin efectul de răcire
- Electroporația ireversibilă (IRE): generează orificii permanente în membrana celulară cu impulsuri electrice
- Ablația cu radiofrecvență pulsată (PRF): modulează transmiterea semnalelor dureroase, fără a produce temperaturi ridicate
Metoda de ablație este aleasă în funcție de particularitățile țesutului ce urmează a fi tratat, de dimensiunea tumorii și de relația acesteia cu structurile învecinate. De pildă, ablația prin radiofrecvență este preferată pentru zonele de dimensiuni reduse, în timp ce ablația cu microunde este mai potrivită pentru zone extinse sau tumori mai mari. Crioablația este eficientă în cazul tumorilor sensibile la frig și este frecvent utilizată în regiuni delicate. Electroporația ireversibilă (IRE) asigură distrugerea celulară fără efect termic, iar ablația prin radiofrecvență pulsată (PRF) este utilizată în mod special pentru gestionarea durerii. Fiecare tehnică este selectată cu atenție și aplicată pentru a obține rezultate optime în cazul unor afecțiuni sau țesuturi specifice.
Când se folosește ablația?
Ablația este un tratament minim invaziv utilizat în diverse ramuri medicale pentru distrugerea țesuturilor anormale. Această procedură este indicată în situațiile în care tratamentul medicamentos sau metodele chirurgicale nu sunt suficiente ori adecvate, direcționând energia către zonele țintă pentru a obține efectul terapeutic. Principalele domenii de utilizare ale ablației sunt următoarele:
- Oncologie
- Carcinom hepatocelular
- Carcinom cu celule renale
- Tumori pulmonare
- Metastaze hepatice
- Hemangioame hepatice
- Metastaze osoase
- Noduli tiroidieni benigni
- Vene varicoase
- Gastroenterologie
- Esofag Barrett
- Pneumologie
- Boala pulmonară obstructivă cronică (BPOC)
- Cardiologie
- Fibrilație atrială
- Tahicardie reentrantă de nod atrioventricular
- Sindrom Wolff-Parkinson-White
- Tahicardie ventriculară
Terapia prin ablație se realizează cu surse de energie diferite, în funcție de condiția pacientului. În cardiologie, ablația prin cateter înlătură căile electrice anormale din inimă, corectând tulburările de ritm. În oncologie, undele de radiofrecvență sau ultrasunete vizează și distrug celulele canceroase. În pneumologie, ablația se face cu ajutorul bronhoscopiei, pentru a trata segmente specifice din plămâni și a îmbunătăți funcțiile respiratorii. Datorită caracterului minim invaziv, această procedură scurtează perioada de recuperare și reduce durerea, precum și riscul de complicații.
Cine nu este eligibil pentru ablație?
Ablația nu este adecvată pentru anumiți pacienți care prezintă anumite condiții medicale. Înainte de procedură, se evaluează cu atenție starea generală de sănătate a pacientului, zona ce urmează să fie tratată și metoda de ablație aleasă. În unele situații, ablația poate fi contraindicată, deoarece ar crește riscul de complicații.
Situații generale care contraindică tratamentul prin ablație:
- Infecție sistemică activă
- Tulburări de coagulare necontrolate
- Prezența unui cheag de sânge în inimă
- Hipertensiune pulmonară severă
- Contraindicații specifice pentru ablația cardiacă:
- Trombus în atriul stâng
- Disfuncție severă a ventriculului stâng
- Infarct miocardic recent
- Contraindicații specifice pentru ablația endometrială:
- Sarcină
- Dorința de a rămâne însărcinată în viitor
- Cancer endometrial cunoscut sau suspectat
- Contraindicații specifice pentru ablația cu microunde:
- Tumori situate lângă structuri vitale
- Dimensiuni mari ale tumorii
- Alte situații de luat în considerare:
- Comorbidități severe (de exemplu, diabet necontrolat, BPOC)
- Dificultăți de menținere a unei anumite poziții pe perioade îndelungate sau limitări de mișcare
Planificarea ablației impune evaluarea tuturor contraindicațiilor, urmărind echilibrul între riscuri și beneficii. Pacienții în vârstă sau care prezintă multiple afecțiuni cronice necesită o examinare amănunțită înainte de procedură.
Cum se aplică ablația?
Ablația reprezintă o procedură minim invazivă care vizează țesuturile anormale prin metode precum curent de înaltă frecvență, microunde, răcire criogenică, ultrasunete sau substanțe chimice. Alegerea tehnicii de ablație depinde de tipul de țesut, de localizarea acestuia și de starea de sănătate a pacientului. Fiecare tip de ablație are avantaje și domenii de utilizare specifice.
Ablația prin radiofrecvență
- Prin intermediul unui ac subțire, se aplică radiofrecvență asupra țesutului țintă, generând temperaturi înalte.
- Domenii de aplicare: ficat, tulburări de ritm cardiac, leziuni osoase
Ablația cu microunde
- Prin intermediul unei antene pentru microunde, se transmit unde electromagnetice care produc coagulare termică.
- Domenii de aplicare: ficat, plămâni, tumori renale
Crioablația
- Se aplică o răcire extremă asupra țesutului, determinând distrugerea celulară.
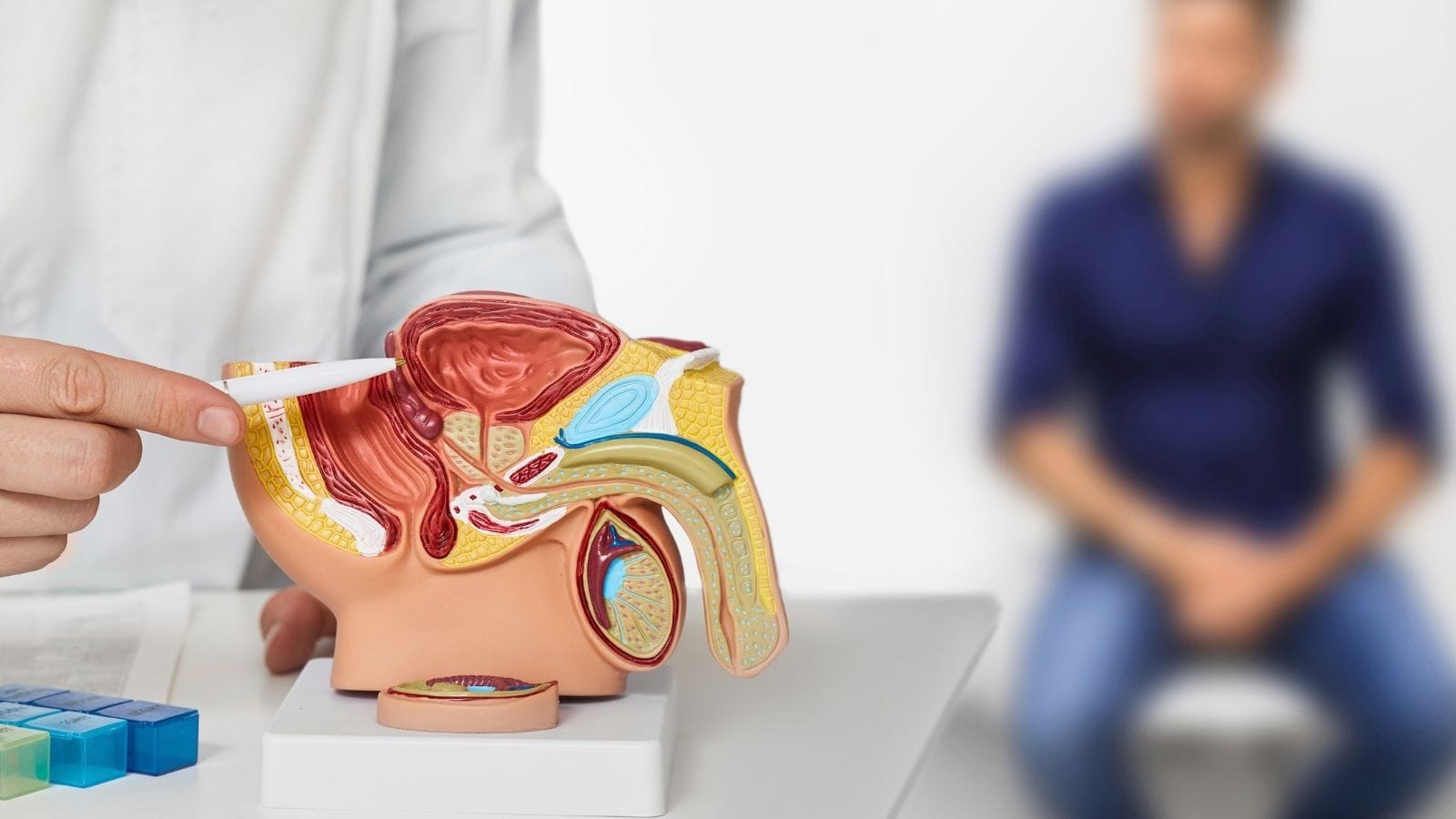
- Domenii de aplicare: prostată, rinichi, tumori mamare
Electroporația ireversibilă (IRE)
- Impulsuri electrice produc orificii permanente în membranele celulare.
- Domenii de aplicare: tumori situate în apropierea organelor vitale
- Ultrasunete focalizate de intensitate înaltă (HIFU)
- Ultrasunetele sunt aplicate din exterior, focalizând energia pentru a genera temperaturi înalte în țesut.
- Domenii de aplicare: fibroame uterine, cancer de prostată, metastaze osoase
Ablația cu laser
- Țesutul este coagulat prin energia luminoasă intensă.
- Domenii de aplicare: leziuni cutanate, tumori cerebrale, afecțiuni oculare
Ablația chimică
- Se injectează substanțe chimice în țesut, provocând moarte celulară.
- Domenii de aplicare: tumori hepatice, noduli tiroidieni
În timpul procedurii de ablație, ghidajul imagistic (ecografie, CT sau RMN) este esențial pentru plasarea corectă a instrumentelor. În funcție de situația pacientului, se poate recurge la anestezie locală sau generală. După intervenție, pacienții sunt monitorizați pentru a identifica eventuale complicații, precum sângerarea, infecțiile sau lezarea structurilor învecinate.
Care sunt efectele secundare ale ablației?
Deși ablația este o metodă eficientă în tratamentul unor afecțiuni precum aritmiile cardiace, ea poate cauza anumite efecte secundare și complicații. Acestea apar frecvent în timpul ablației prin cateter și variază în funcție de natura procedurii. Printre cele mai obișnuite se numără sângerarea, lezarea vaselor de sânge și tulburările de ritm cardiac, însă există și efecte mai rare. Exemple de posibile efecte secundare ale ablației:
- Risc de sângerare sau infecție
Reacțiile adverse ale ablației sunt de obicei rare și, în majoritatea cazurilor, de scurtă durată. Cu toate acestea, trebuie luate în considerare aceste riscuri, iar pacienții ar trebui să mențină o comunicare permanentă cu echipa medicală pe tot parcursul tratamentului.
Cum să te pregătești pentru ablație?
Pregătirea pentru ablație presupune un proces riguros, orientat spre siguranța pacientului și succesul procedurii. Detaliile pot varia în funcție de tipul de ablație, implicând o abordare multidisciplinară. Înainte de intervenție, starea generală de sănătate a pacientului este examinată atent, tratamentul medicamentos este ajustat și se oferă informații necesare despre proces.
Mai întâi, se evaluează pacientul, se efectuează testele necesare și se iau în calcul factorii de risc, în vederea elaborării unui plan personalizat de pregătire.
La capitolul medicație, tratamentul în curs este revizuit. În special, medicamentele anticoagulante sau antiaritmice pot fi temporar oprite pentru a reduce riscurile de sângerare ori alte complicații în timpul procedurii.
Se pun la dispoziția pacientului instrucțiuni privind perioada de repaus alimentar și de hidratare, fiind necesar ca acesta să respecte anumite restricții înainte de intervenție.
De asemenea, pacientul este evaluat de un medic anestezist, care stabilește tipul de anestezie. Se au în vedere istoricul anestezic și eventualele reacții alergice.
În cadrul procesului de consimțământ informat, pacientul este informat despre riscurile, beneficiile și opțiunile alternative ale ablației, și i se solicită acordul. Totodată, se oferă indicații privind igiena personală și folosirea obiectelor personale.
Respectarea recomandărilor în perioada de pregătire crește rata de succes a ablației și minimizează riscurile de complicații. Este esențial ca pacientul să urmeze toate indicațiile, să adreseze întrebări medicului înainte de procedură și să aplice sfaturile primite, pentru a optimiza rezultatele terapeutice.
Cum trebuie îngrijită zona după ablație?
Îngrijirea postablație este esențială pentru eficiența terapiei și pentru scăderea riscului de complicații. Deși fiecare tip de ablație implică cerințe particulare, principiile generale rămân aceleași pentru o recuperare sănătoasă. Această îngrijire pornește de la monitorizarea imediată până la controalele periodice și schimbările în stilul de viață.
- Monitorizare inițială și urmărire
- Restricții privind activitatea fizică
- Evitarea ridicării greutăților
- Evitarea activităților solicitante
- Evitarea contactului plăgii cu apa
- Nu frecați zona tratată
- Observarea semnelor de infecție
- Roșeață
- Umflătură
- Creșterea temperaturii locale
- Secreții
- Medicație
- Anticoagulante
- Medicamente antiaritmice
- Activitate fizică și modificări ale stilului de viață
- Reluarea treptată a exercițiilor ușoare
- Dietă echilibrată
- Hidratare adecvată
- Programarea controalelor și testelor de diagnostic
Adaptările făcute în stilul de viață după ablație contribuie la succesul tratamentului și la menținerea sănătății cardiace pe termen lung. Gestionarea stresului, evitarea fumatului și a alcoolului, precum și o alimentație sănătoasă protejează sănătatea inimii și ajută procesul de recuperare. Pacienții trebuie să urmeze toate recomandările privind controalele medicale, pentru a detecta din timp orice posibilă complicație.
Cum apare rezistența la ablație?
Deși ablația vizează distrugerea țesuturilor maligne, unele tumori pot dezvolta rezistență la această terapie. Mecanismele de rezistență pot diminua eficacitatea ablației și pot conduce la recidiva tumorilor.
Printre aceste mecanisme se numără:
- Ablație incompletă și recurență tumorală
- Activarea angiogenezei
- Rezistența dezvoltată de celulele stem tumorale
- Producția proteinelor de șoc termic (HSP)
- Cresterea nivelului proteinei survivin
- Creșterea capacității de reparare a ADN-ului
- Rolul favorizant al microambientului tumoral
După ablație, hipoxia creată în jurul tumorii poate stimula formarea de vase de sânge noi, favorizând creșterea și supraviețuirea celulelor rămase. În plus, celulele stem tumorale pot intra în stare latentă și pot reintra ulterior în proliferare. Ca răspuns la stresul celular cauzat de ablație, proteinele de șoc termic (HSP) pot susține supraviețuirea celulară, iar o expresie crescută a proteinei survivin, care împiedică apoptoza, reduce eficacitatea procedurii.
Pentru a preveni recidiva la tumorile care prezintă rezistență după ablație, este esențial să se analizeze factorii microambientali și să se adopte noi strategii terapeutice care să țintească aceste mecanisme de rezistență.

Girişimsel Radyoloji ve Nöroradyoloji Uzmanı Prof. Dr. Özgür Kılıçkesmez, 1997 yılında Cerrahpaşa Tıp Fakültesi’nden mezun oldu. Uzmanlık eğitimini İstanbul Eğitim ve Araştırma Hastanesi’nde tamamladı. Londra’da girişimsel radyoloji ve onkoloji alanında eğitim aldı. İstanbul Çam ve Sakura Şehir Hastanesi’nde girişimsel radyoloji bölümünü kurdu ve 2020 yılında profesör oldu. Çok sayıda uluslararası ödül ve sertifikaya sahip olan Kılıçkesmez’in 150’den fazla bilimsel yayını bulunmakta ve 1500’den fazla atıf almıştır. Halen Medicana Ataköy Hastanesi’nde görev yapmaktadır.








Vaka Örnekleri